特定健診・特定保健指導とは
特定健診・特定保健指導とは、生活習慣病予防に効果が期待される厚生労働省の施策です。
メタボリックシンドロームに着目した「健診」によって生活習慣病のリスクを早期に発見し、生活習慣病の危険因子の数に応じて階層化された保健指導対象者に対し、運動習慣や食生活、喫煙といった個々の生活習慣の改善・見直しに主眼を置いた保健指導を重視するものとなっています。
実施義務があるのは、健康保険組合や市町村などの医療保険者ですが、健康経営の一環として注目する企業が増え、実施率の向上にも関心が寄せられています。
目的
特定健診・特定保健指導は2008年4月にスタートしました。生活習慣病の予防と早期発見を目的とするところは従来の健診・保健指導と同じです。違いは、メタボリックシンドロームに着目した健診を行う点にあります。
特定健診の結果、生活習慣病の発症リスクが高く、生活習慣の改善によって生活習慣病を予防する効果が期待できると判断された場合には、特定保健指導が実施されます。特定保健指導は、専門的な知識を持つスタッフによる、生活習慣の見直しサポートです。
特定健診の対象者
医療保険加入者のうち特定健康診査の実施年度中に 40~74 歳となる方(実施年度中に75 歳になる75 歳未満の者も含む)で、かつ当該実施年度の1年間を通じて加入している方(年度途中での加入・脱退等異動のない方)が対象となっています。
生活習慣病につながる恐れのあるメタボリックシンドロームは、40代以上の男女で増えることが関係しています。
メリット
特定健診・特定保健指導の実施は、医療保険者(健康保険組合など)、事業者(企業)、健診対象者それぞれにメリットがあります。
健康保険組合は特定健診・特定保健指導の実施が義務付けられており、実施によって後期高齢者支援金の加算というペナルティが回避できます。
事業者は特定健診・特定保健指導の実施により、従業員の健康悪化が防げます。人的資源を確保し、安定した経営の実現が可能です。健診対象者はメタボリックシンドロームの解消や肥満の改善を意識できます。健康状態の悪化を防ぎ、業務や日常生活を健康に過ごすため効果的です。
費用
費用は健診のタイミングによって負担者が異なります。事業者健診(入職前の健康診断、定期検診)と特定健診が同時に行われた場合には、重複した健診項目の費用が事業者負担になります。重複しない場合は保険者の負担です。
受診者が自己負担する項目がある場合、保険者が自己負担額を決定します。
特定保健指導に関しては、基本的に実施費用は全額健康保険組合で負担します。
サービス資料「RIZAP特定保健指導プログラム 」をご覧いただけます
特定保健指導のサービスをお探しの中で、「改善効果が見られない」「参加率が低い」「リピーターが多い」「被扶養者・若年層も対応したい」「効果検証ができてない」というお悩みはございませんか?
そこで、3か月間手厚いサポートで結果が出るプログラムサービス資料「RIZAP特定保健指導プログラム」をお届けします。
RIZAPの特定保健指導は、特定保健指導第4期のアウトカム指標「腹囲2cm・体重2kg減」の達成を目指した生活習慣改善をサポートするオンラインプログラムです。
どなたでも無料でダウンロードいただけますので、ぜひご活用ください。
資料をダウンロードする
メタボリックシンドロームに着目する意義
平成17年4月に、日本内科学会等内科系8学会が合同でメタボリックシンドロームの疾患概念と診断基準が示されました。
メタボリックシンドロームは内臓脂肪の蓄積を共通の要因として、代謝性危険因子である血糖高値、脂質異常、血圧高値を呈する病態のことで、重複数が多いほど虚血性心疾患等の心血管疾患や脳梗塞等の脳血管疾患の発症リスクが高くなることが分かっています。
内臓脂肪を減少させることで、それらの発症リスクを低減することができるといわれています。このことから、内臓脂肪の蓄積に起因する糖尿病、脂質異常症、高血圧症は、生活習慣の改善により予防可能だという発見がメタボリックシンドロームに着目する理由となっています。
メタボリックシンドロームの概念を導入することにより、内臓脂肪の蓄積や体重増加が、血糖や中性脂肪、血圧等の上昇をもたらすことや、様々な形で血管を損傷して動脈硬化を引き起こすことにより、心血管疾患、脳血管疾患、腎不全等に至る原因となることを詳細に示すことができるようになりました。
そのため健診受診者にとって、生活習慣と健診結果、疾病発症との関係が理解しやすくなり、実施者にとっても生活習慣の改善に向けての明確な動機付けがしやすいことから、メタボリックシンドロームに着目した特定健診・特定保健指導が進められています。
特定保健指導の階層化とは
特定健診の結果をもとにリスクを持つ人をチェックし、保健指導の対象者を選定することを「階層化」といいます。
内臓脂肪の蓄積度合い、リスク要因の数などから保健指導の対象者を選び、動機付け支援や積極的支援など、必要に応じた保健指導を行うことが目的です。
引用元:特定健康診査・特定保健指導の円滑な実施に向けた手引き(第4版)
階層化のステップ
階層化には決められた選定方法があります。具体的には3つのステップを踏みます。
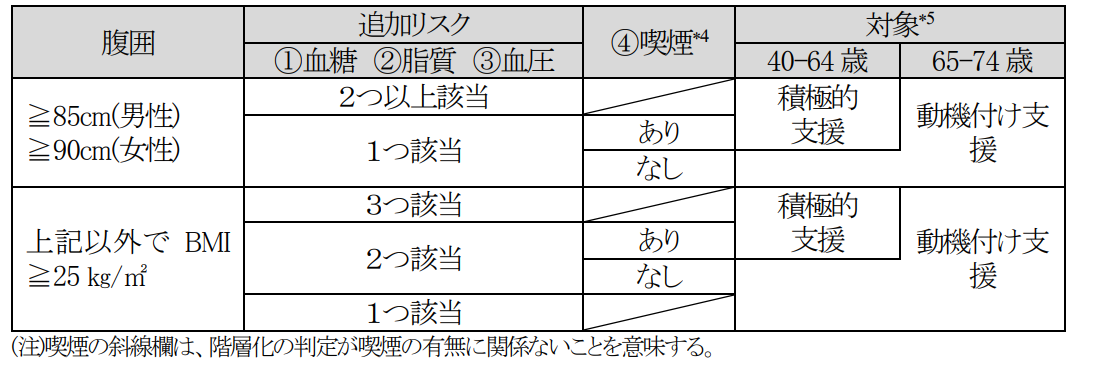
ステップ1 腹囲とBMIで内臓脂肪蓄積リスクを判定
内臓脂肪蓄積リスクは腹囲とBMIで判定します。腹囲が85cm以上の男性、90cm以上の女性(①)、またはそれ未満でもBMIが25以上の男女(②)はリスクありと判定されます。
ステップ2 血液検査結果と健診時の問診票により追加リスクをカウント
ステップ1に加え、追加リスクをカウントします。1. 血糖、2. 脂質、3. 血圧、4. 喫煙歴が判定対象です。
- 血糖…空腹時血糖が100mg/dL、またはHbA1cが5.6%以上
- 脂質…中性脂肪が150mg/dL以上、またはHDLコレステロールが40mg/dL未満
- 血圧…収縮期が130mmHg以上、または拡張期が85mmHg以上
- 喫煙歴…1~3のカウントがひとつ以上の場合のみカウント
ステップ3 レベル別にグループ分け
ステップ1、2を踏まえ、保健指導レベルのグループ分けを行います。
ステップ1で①であり、ステップ2の1~4のリスクで追加リスクが2以上の人は「積極的支援」、1の人は「動機付け支援」、0の人は「情報提供」のグループです。
ステップ1で②であり、ステップ2の1~4のリスクで追加リスクが3以上の人は「積極的支援」に、1~2の人は「動機付け支援」に、0の人は「情報提供」にグループ分けされます。
確認する条件
レベルを確定する前に、条件による対象の振り分けを行います。
- 糖尿病、高血圧症、脂質異常症で服薬中の人は特定保健指導の対象外
- 65歳以上75歳未満の前期高齢者は、グループ分けのステップで積極的支援になっても動機付け支援
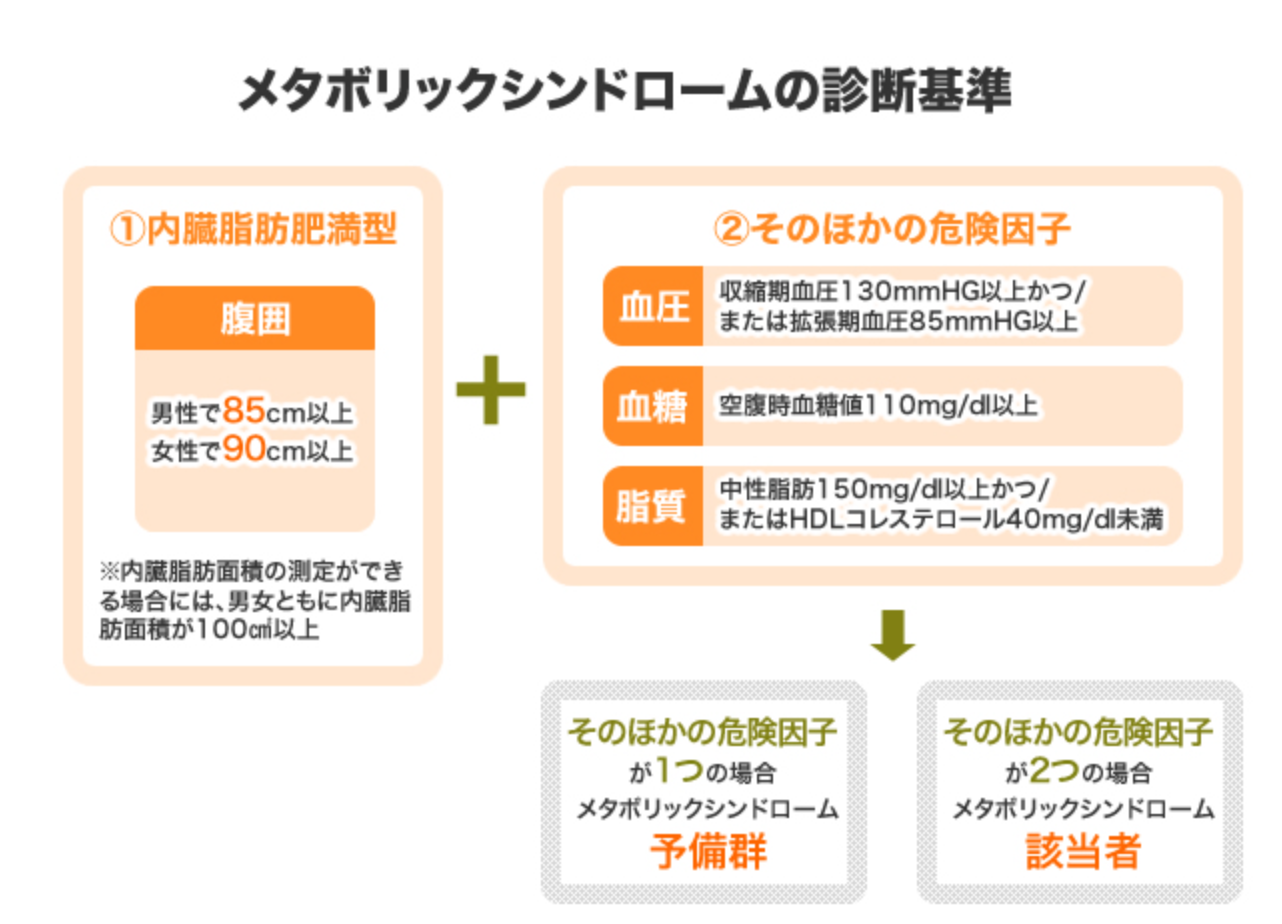
メタボリックシンドロームの判定基準
メタボリックシンドロームの該当者判定基準(日本内科学会等内科系8学会基準)と階層化の基準は異なります。
日本内科学会等内科系8学会基準では、メタボリックシンドロームの判定基準は以下に定義されています。
腹囲が85cm以上の男性、または90cm以上の女性で、1. 血糖、2. 脂質、3. 血圧で2つ以上の追加リスクがあればメタボリックシンドローム基準該当者、ひとつ該当でメタボリックシンドローム予備群該当者です。追加リスクの判定数値は以下の通りです。
- 血糖…空腹時血糖110mg/dl以上
- 脂質…中性脂肪150mg/dl以上、またはHDLコレステロール40mg/dl未満
- 血圧…収縮期130mmHg以上、または拡張期85mmHg以上
引用元:政府広報オンライン 生活習慣病の予防と早期発見のためにがん検診&特定健診・特定保健指導の受診を!
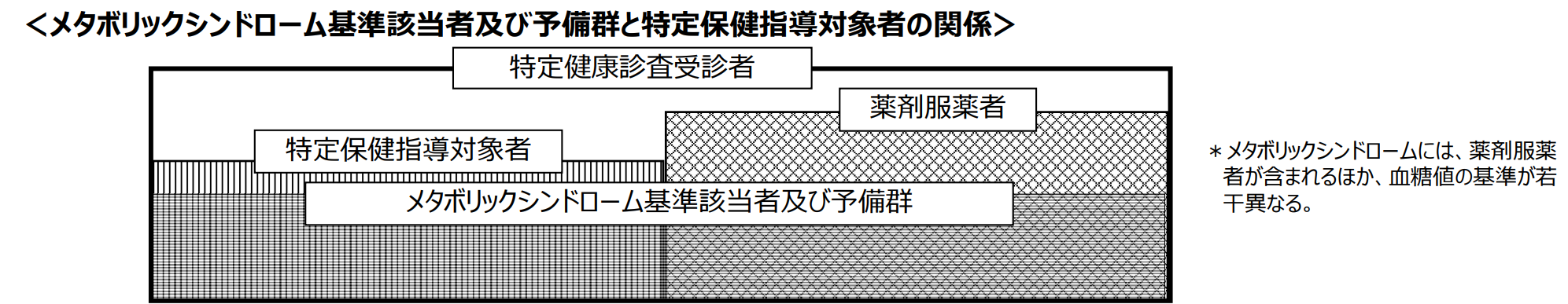
メタボリックシンドロームの判定基準は、特定保健指導の階層化とは異なる点に注意が必要です。
引用元:厚生労働省 2021年度特定健康診査・特定保健指導の実施状況(概要)
特定健康診査から特定保健指導実施への流れ
特定健康診査から特定保健指導実施には決められた手順があります。大まかな流れとしては健診の実施にはじまり、保健指導の実施、最終的な国への報告です。
特定健康診査の実施
40歳から74歳までの対象者を抽出し、特定健康診査を実施。被保険者は企業での健診、被扶養者は健診実施医療機関での健診です。
保健指導対象者の選定
特定保健指導の階層化を行い、保健指導対象者を選定します。
結果通知
結果通知表を出力し、送付します。
特定保健指導の実施
対象者に特定保健指導を実施します。動機付け支援、積極的支援でグループ分けされています。
国への報告
特定健康診査の実施状況に関し、結果データをまとめて国へ報告します。
特定保健指導の実施内容
特定保健指導では「情報提供」「動機付け支援」「積極的支援」が行われ、対象者の階層によってそれぞれ受ける指導内容が異なります。
情報提供
情報提供とは、対象者が生活習慣を見直せるように、健診結果の詳細説明や、医療機関の受診・服薬などの必要性を説明する指導です。対象者一人一人にあわせて整理した情報を提供し、生活習慣の改善へ向けた意識付けを行います。
動機付け支援
面談20分以上の個別支援、または1グループおおむね8人以下で80分以上の面接によって行われます。対象者が健康状態を自覚し、生活習慣の見直しと改善目標を設定したうえで行動に移せるよう指導します。
初回支援から3ヶ月以上経過したのち、体重、腹囲、生活習慣改善状況を改めて確認し、評価を実施する流れです。
積極的支援
初回の面接(20分以上の個別面談、または1グループおおむね8人以下による80分以上の支援)から3ヶ月以上、メールや電話を用いた継続的支援が行われます。
特定健康診査の結果、食事、運動、喫煙、休養などの生活習慣を調査し、3ヶ月以上経過したのちに体重・腹囲・生活習慣の改善状況を確認して評価を実施しますが、保険者の判断で6ヶ月以降の評価実施や独自のフォローアップが行われることもあります。
対象者が生活習慣や行動の変化を通して状況を理解することが目的です。将来の生活に対するビジョンを明確にし、行動の変化の必要性を実感させ、具体的な行動計画を立てて実践できるように支援します。
必要であれば目標や計画を再設定することも必要です。実施状況について報告を提出してもらい、内容を反映した支援が求められます。
特定保健指導の実施率の現状
特定保健指導の実施率は増加傾向にあります。健康経営を意識するのであれば、特定保健指導に力を入れるべきです。
目標値
厚生労働省が定める第三期(2023年度まで)の目標値は、特定健診率が70%以上、特定保健指導実施率が45%以上でした。また、2029年度までの第四期では、第三期と同じく特定健診率70%、特定保健指導実施率45%が目標案として立案されています。
参照元:特定健康診査等実施計画作成の手引き (第4版)
総合的な実施率
実施率とは、特定保健指導の対象者が実際に指導を受け、かつ、指導を終了した人の割合です。現状、あまりかんばしいとは言いえない数値が見られます。
例として2021年度を見ると、特定保健指導の対象者は約526万人でした。しかし、そのうち特定保健指導を実際に終了した人は約129万人にすぎません。実施率にすると24.6%にとどまっています。
施行当初の2008年(実施率7.7%)と比較すれば増加傾向にありますが、いまだ目標値には遠い状況です。
参照元:厚生労働省 【概要】特定健康診査等の実施状況_2021年度版
保険者種類別の実施率
保険者種類別の実施率は全体的に低い傾向です。
例えば2021年度、国保組合では13.2%、全国健康保険協会では16.5%、船員保険では13.4%、健保組合では31.1%、共済組合では31.4%、市町村国保では27.9%です。
高くても31%台にとどまっており、中には13%台という低い実施率も見られます。特定保健指導の意義のさらなる啓発や実践が求められます。
参照元:厚生労働省 【概要】特定健康診査等の実施状況_2021年度版
特定保健指導の実施率を高める必要性
特定保健指導の実施率の向上は重要な意味を持っています。健康経営を志す以上、本腰を入れた対策が必要です。
ペナルティが課せられる
高齢者向け医療費用の負担は健康保険組合の財政を圧迫する原因です。特定保健指導によってメタボリックシンドロームを減少させることにより、将来の医療費を抑えられる可能性があります。
それを受け、特定保健指導実施率が著しく低いと思われる10%未満の健康保険組合に対してペナルティを課すことにより、実施率の向上を図る取り組みが行われています。
健康経営の実践に必要
特定保健指導は生活習慣病のリスクを減らして従業員の健康を促進するため、健康経営をする上で取り入れるべき要素のひとつです。健康経営を行うことで、企業の活性化と生産性の向上を実現します。
プレゼンティーイズム、アブセンティーイズムの予防
健康問題が原因で生産性が低下する「プレゼンティーイズム」、健康問題が原因で欠勤する「アブセンティーイズム」は、企業や組織にとって重大な問題です。積極的な特定保健指導によって健康問題の悪化を防ぐことは、これらの問題を減らすのに役立ちます。
医療費の削減にかかわる
特定保健指導の実施群と未実施群の医療費を比較したところ、3年後には約2倍になり、4年後には約2.4倍もの差がついたことが分かりました。このことから、特定保健指導の実施率を上げることにより、生活習慣病を遠ざけ、医療費を大幅に削減できると考えられます。
参照元:鳥取市
特定保健指導の実施率を高めるために企業ができること
特定保健指導の実施率を高めるためには、企業の積極的な啓発と行動が必要です。
若年層への実施
本来ならば若年層、すなわち40歳未満の従業員は、特定保健指導の対象になりません。しかし、若年層(30代以下)向けのメタボ対策こそ本来は大切です。
なぜなら、40歳になって突然、腹囲が85cmを超えるのではなく、20代、30代の頃から積み重ねた生活習慣の末、じわじわと基準を上回り、40歳になって階層化が確定するためです。
したがって、特定保健指導の対象となった方を減らすことも大切ですが、若年層のうちからリテラシーを高めて生活習慣を改善し、そもそも対象者にならない人を増やしていく方が本質的な対策なのです。
厚生労働省によれば、支援対象者以外の者に対しても医療保険者の判断により、保健指導などの実施ができるとされています。若年層に対してもそうした指導を実施することで、対象者が自身の健康状態に関心を持つようになり、特定保健指導への受け入れ態勢も整う結果、実施率を高められます。
積極的なコラボヘルスで受けやすい環境づくり
コラボヘルスは、事業主と保険者が連携してそれぞれの目的を達成するために実施されます。
従業員の健康管理に関わるコラボヘルスをさらに推進し、積極的に特定保健指導を受けやすい環境を作ります。コラボヘルスとは、事業者と保険者が役割分担をしつつ連携することによる、加入者の予防・健康づくりの効率的・効果的実行です。
保険者は、データヘルスで得た情報や知見を事業主に提供することで、従業員(被保険者)の健康経営をより優れたものになるようにサポートすることが可能です。
事業主は、保険者からもたらされた健康データを有効活用することで、効果的な健康経営を実施できます。このように、コラボヘルスは健康経営とデータヘルスを推進する保険者の双方にとって意義のある取り組みであると捉えられます。
事業者と、保険組合などの保険者が連携することで、就業時間内での指導をできるようにするといったサポートが可能となり、特定保健指導の実施率向上に結び付きます。
関連記事:コラボヘルスとは? 企業と保険者がコラボヘルスを効果的に推進するポイント
労働安全衛生法に基づく保健指導との連携
労働安全衛生法では、従業員の心身の健康保持が定められています。この保健指導と特定保健指導とを連携させ、適切な特定保健指導を行いましょう。
具体的には、事業者・医療保険者・産業保健指導担当者(産業医、保健師など)の三者が連携を取り、保険指導の対象となる従業員に関する情報の共有を行うなどの方法で、特定保健指導の効率化を図ります。これにより、特定保健指導を行う側も指導を受ける側も負担が軽減でき、実施率向上を実現可能です。
保健指導実施のための勤務調整
保健指導実施のために必要な時間を作るため、従業員の勤務調整を行います。ただ、特定保健指導の対象者である40歳以降となると、いわゆる「働き盛り」で仕事上の責任も大きい人が多く、勤務調整が難しくなりがちです。ICT(情報通信技術)を用いた遠隔面接などの対策により、勤務に及ぼす影響を少なくできれば、実施率向上につながります。
保健指導実施のための出勤認定
保健指導の実施日を休日にあてず、出勤日として認定することにより、従業員の保健指導参加率向上が期待できます。
実施場所の提供
会議室を用意する、プライバシーに配慮してパーテーションで区切るなど、特定保健指導が受けられる場所を積極的に提供します。
周知徹底
特定健診や特定保健指導の必要性を、書面やメールにて従業員に周知します。理解を深め、実施率の向上につなげましょう。
管理者への理解を促す
業務の進捗や従業員のスケジューリングを管理する立場の管理者へ理解を促し、従業員が特定保健指導を受けやすい環境を整えます。
2024年度以降の変更点
特定健診や特定保健指導は、2024年度以降に制度の切り替えがあるため、複数の点で見直しが行われています。
評価体系の見直し
実績評価にアウトカム評価が導入されます。従来の実績評価は実施率が注目されていましたが、2024年度以降は腹囲や体重の減少目標に対する結果も評価指標です。
初回面接の分割実施の条件緩和
特定保健指導の初回面接について、特定健診の実施日から1週間以内であれば問題ないということになりました。
途中で服薬開始した場合の考え方
特定健診または特定保健指導開始後、糖尿病などの生活習慣病関連で服薬を開始した対象者は、実施率の計算で分母に含めなくする方針です。
まとめ
健康経営を志す企業にとって、特定健診と特定保健指導は従業員を生活習慣病から遠ざける効果的な方法です。従業員の健康を守るだけではなく、医療費の削減や業務効率の向上なども期待できます。
いまだ実施率が低い状況ですが、環境整備や従業員への啓発などを進め、実施率の向上を目指しましょう。
サービス資料「RIZAP特定保健指導プログラム 」を無料で公開
特定保健指導のサービスをお探しの中で、「改善効果が見られない」「参加率が低い」「リピーターが多い」「被扶養者・若年層も対応したい」「効果検証ができてない」というお悩みはございませんか?
そこで、3か月間手厚いサポートで結果が出るプログラムサービス資料「RIZAP特定保健指導プログラム」をお届けします。
RIZAPの特定保健指導は、特定保健指導第4期のアウトカム指標「腹囲2cm・体重2kg減」の達成を目指した生活習慣改善をサポートするオンラインプログラムです。
どなたでも無料でダウンロードいただけますので、ぜひご活用ください。
資料をダウンロードする
![RIZAP [ ライザップ ]法人](/_assets/img/logo.svg)






