ストレスチェックの高ストレス者とは
高ストレス者とは、ストレスチェックによってメンタルヘルス不調の兆候が強く確認された人を指します。
深刻な場合は集中力の低下を引き起こしたり、他者と良い人間関係を保つ余裕を失わせたりするため、高ストレス者の多い職場は労働生産性や組織力が低くなりやすく、離職率も高くなってしまいます。
公益社団法人 全国労働衛生団体連合会 メンタルヘルス専門委員会 によるストレスチェックの報告書(2019年)によると、受検した 1,514,572 人のうち、 高ストレス者は 218,462 人で、受検者の 14.4%でした。
もし高ストレス者率が約15%を大幅に超える場合は、職場環境の早急な改善が望まれます。
参照:平成30年 全衛連ストレスチェックサービス実施結果報告書
高ストレス者の判定基準
誰が高ストレス者に該当するか判定するのは産業医などの実施者ですが、そこには一定の基準があります。
厚生労働省のストレスチェック制度実施マニュアルでは、ストレスチェックを受けた従業員の上位10%を高ストレス者として判定する設計としています。ただし、それぞれの業種や職種によって数値が異なるケースも考えられます。
高ストレス者を選定する場合には、まず心身の自覚症状があり対応の必要な従業員が含まれている可能性の高い「心身のストレス反応」の評価点数が高い者を選ぶことが必要です。また、ストレスチェックで「心身のストレス反応」の評価点数の合計が一定以上の従業員で、かつ、「仕事のストレス要因」及び「周囲のサポート」の評価点数の合計が著しく高い者についても、高ストレス者として選定する必要があります。
その理由としては「心身のストレス反応」の評価点数の合計が高い者だけを選定すると自覚症状としてはまだそれほど顕著な症状は現れていないものの、仕事の量が非常に多い従業員であったり、周囲のサポートが全くないと感じている従業員など、今後メンタルヘルス不調のリスクがある者を見逃してしまう可能性があるためです。
前者と後者どちらかだけを選定するのではなく、心身の自覚症状に関する項目の評価点数の合計が高い者はもちろん、心身の自覚症状についての評価点数がそれほど高くなくても、心理的な負担の要因や周囲の支援の評価点数が著しく高い場合は、メンタルヘルス不調のリスクが高いため、高ストレス者と評価し必要な対応につなげる必要があります。
上記のほか、選定基準に加えて補足的に医師、保健師、歯科医師、看護師若しくは精神保健福祉士又は公認心理師、産業カウンセラー若しくは臨床心理士等の心理職が従業員に面談を行いその結果を参考として選定する方法も考えられます。この場合の面談は、ストレスチェックの実施の一環として位置付けられています。
高ストレス者を放置するリスク・対応をする必要性
ストレスチェックを実施するだけで高ストレス者の対応をしなかったり、面談の通知をする者のなかなか申し出る従業員がいなくて面談はあまり実施できていない、等のケースはどの企業でも心当たりがあるのではないでしょうか。
面談をせずそのままにしてしまったり、対応事態を実施しないと下記のようなリスクがあります。
高ストレス者の対応を面談だけに限定せず、面談以外の方法や、高ストレス者を未然に防ぐ方法などさまざまな対策を実施していきましょう。
メンタル不調に陥る
高ストレス者はメンタル不調に陥る可能性が高いとされています。日本においては厚生労働省が、「メンタルヘルスの不調」についてこのように定義しています。
メンタル不調になると気分の落ち込みや意欲の低下だけでなく、脳機能の低下をもたらし、集中力や判断力を鈍らせます。結果的には仕事の生産性が低下するだけでなく、重度の場合は休業になる可能性も考えられます。
また、一緒に働いている身近な仲間が2人、3人とメンタル不調によって業務効率が下がったり、体調不良になっていくと、職場内には不穏な空気感がひろがります。そして不調ではない従業員に対しても、不安感をもたらしたり、モチベーション低下を招くことがあります。
このように、メンタル不調者だけでなく、職場全体へ悪影響をもたらすため、高ストレス者への対応はとても重要になります。
参考:メンタルヘルスとは?職場のメンタル不調の予防と対応策
安全配慮義務違反になる
安全配慮義務とは、従業員が安全で健康に働けるように配慮することです。2008年に施行された労働契約法第5条に明文化されています。
<労働契約法 第5条(労働者の安全への配慮) 条文>
使用者は、労働契約に伴い、労働者がその生命、身体等の安全を確保しつつ労働することができるよう、必要な配慮をするものとする。
引用元:労働契約法
安全配慮義務違反となる視点は、予見可能性と結果回避性の2点になります。
- 危険な事態や被害の可能性を事前に予見できたかどうか(予見可能性)
- 予見できた損害を回避できたかどうか(結果回避性)
この安全配慮義務は工場や建設・工事現場などの危険性をはらむ業務に限ったものではありません。条文の「生命、身体等の安全」には、メンタルヘルスについても含まれています。
したがって、ストレスチェックにおける高ストレス者の放置は安全配慮義務違反となる可能性があります。メンタルヘルス疾患の可能性が高いことが予想できます。しかし企業側が何もしなかったという場合は「予見可能性」に抵触する恐れがあります。
最悪の事態を予想できたにもかかわらず、企業が何の措置も取らなかった場合に問題化しやすいという企業にとってのリスクとなります。
安全配慮義務違反の罰則について、労働契約法の条文には記載はありませんが、訴訟になると、民法上の規定により損害賠償請求が発生する場合があります。このように安全配慮義務の観点からも高ストレス者を放置せず適切な対応が求められることを認識しておきましょう。
お役立ち資料「メンタルヘルス対策入門編」をご覧いただけます
近年労働者の受けるストレスは拡大する傾向にあり、メンタル不調は重点的な対策が必要とされています。不調を訴える人の数が増えれば部署、事業部、企業全体の生産性の低下を招き、業績不振にも繋がっていきます。自社のメンタルヘルスに課題を感じ対策を模索されているご担当者様も多いのではないでしょうか?
そこで、メンタルヘルス対策を推進するお役立ち資料「メンタルヘルス対策入門編」をお届けします。
どんな視点でメンタルヘルスを捉えるのが良いのか、自社の課題を把握するためには何が必要なのかなどを、基礎的な情報から、有効な施策や事例などを交えて総合的にご紹介しています。
どなたでも無料でダウンロードいただけますので、ぜひご活用ください。
資料をダウンロードする
高ストレス者対応を見据えたストレスチェック実施のポイント
ストレスチェックで高ストレス者と判定されて面接指導が必要と認められた従業員が希望する場合、事業所は医師による面接指導を実施する必要があります。しかし、高ストレス者と判定された労働者のうち、実際に医師の面接を受けている人の割合はおよそ1割と言われています。
高ストレス者のうち、面接指導を受けなかった理由としては以下のようなことが考えられます。
- 忙しくて時間が取れない
- 自分の高ストレスの状況について十分な認識がない
- 産業医や産業保健スタッフとのかかわりに抵抗感がある
- 面接指導の意義が良くわからない
その他にも「人の目が気になる」、「上司に知られることで不当な扱いを受けるのではないか」、「根掘り葉掘りプライベートなことを聞かれるのではないか」、といったさまざまな理由で面談を受けない人がほとんどです。
参照:厚生労働省 ストレスチェック制度の実施状況(2017年)
そのような従業員に少なくとも自分自身の健康状態をより正確に理解し、適切な対応を促すために高ストレス者への対応を理解し準備した上で、ストレスチェックの準備を進めることが大切です。
対応を見据えた流れの把握
ストレスチェックとは労働者の心身にどれほどストレス負荷がかかっているか調べるためのテストです。労働安全衛生法に基づき、常時50名以上の従業員がいる事業場に1年間に1回の実施と労働基準監督署への報告が義務付けられています。その実施時期や頻度に関しての指定はなく、事業者が決定することになっています。
契約期間に定めのないフルタイムの正社員、パート・アルバイトで、労働時間が通常の労働者の4分の3以上ある従業員がストレスチェックの対象者となっており、契約期間に定めのある従業員でも、その期間が1年以上、または1年以上働いている場合はストレスチェックの実施対象者になります。
関連記事:ストレスチェック制度とは?
流れは下記のようになっています。
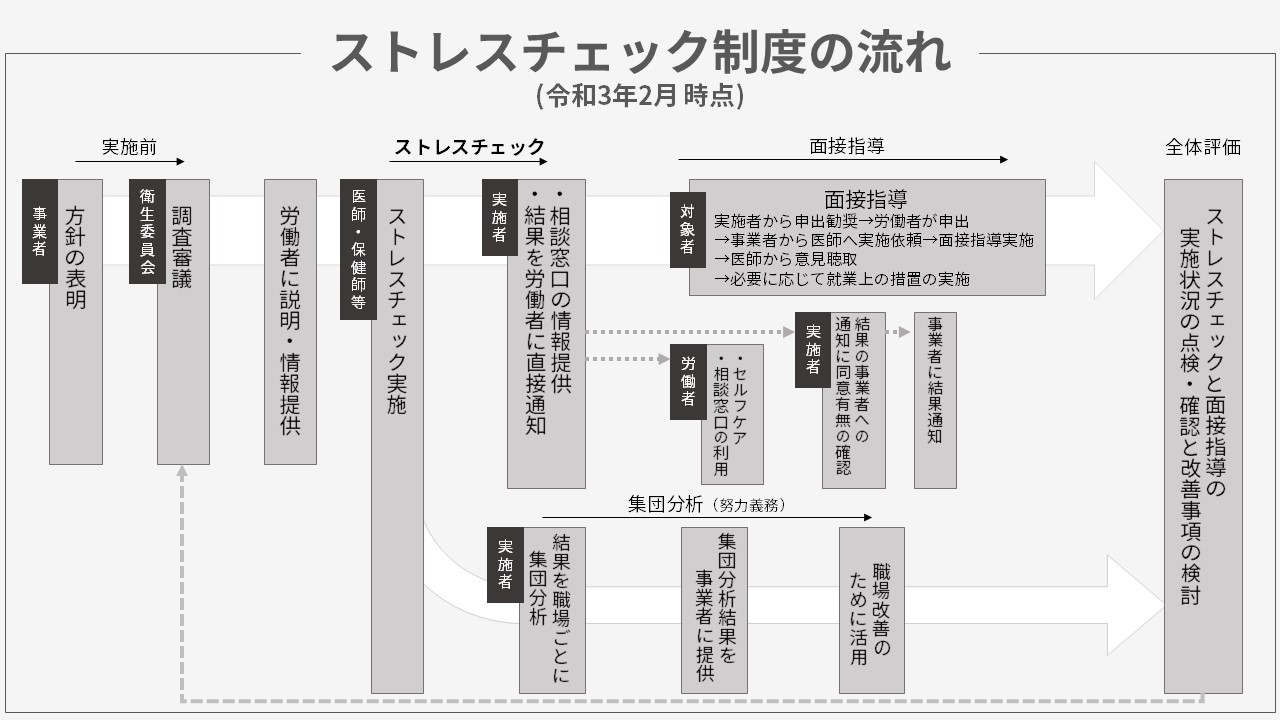
- ストレスチェックの導入準備
- ストレスチェックの実施
- 高ストレス者の判定と、医師面接を希望する従業員に面接指導を実施
- 医師の面接指導の意見書に基づき、必要に応じて業務上の措置を実施
ストレスチェックを実施するだけでなく、その結果に基づいた措置まで実施することが必要です。
対応を見据えた計画~実施後の配慮
下記のポイントを意識して、計画的にストレスチェックを実施していくことが大切です。
【計画時】
- 高ストレス者判定後の時期が大幅な人事異動の時期や繁忙期を挟まないよう予め配慮し、ストレスチェック制度の実施計画の中で整理する
- 面接指導を実施する際健康診断の面接と同時期に行うか、逆に大きく離すかについて、それぞれの利点、欠点を整理したうえで決める(利点:効率的に実施できる、周囲から目立ちにくい 欠点:両者が混同されやすい、結果の処理が不明確になる)
- ストレスチェックの実施から面接指導の期間を短くする
- 面談を希望しない高ストレス者に対してどのような対応をするのか、予め検討する
【実施前】
- 面談実施の際の不安を軽減するとともに事後のトラブルを防ぐため、面接指導を受けることでどういうことが起きるのか(結果の一部が事業者に知られる、就業上の措置が生じることがあるなど)、その枠組みを十分に事前説明する
- 高ストレス者の面接指導の必要性やそのまま放置してしまうリスクについて、様々な方法(イントラネット、メール、パンフレット配布等)で周知する
【実施後】
- 高ストレス者に対して面接指導を受けるように実施者・共同実施者・実施事務から2回以上勧奨をする
- 高ストレス者への通知の際、案内内容において配慮する(詳しくはこちら)
参照:「医学的知見に基づくストレスチェック制度の高ストレス者に対する適切な面接指導実施のためのマニュアル」
参照:「ストレスチェック制度における医師による面接指導のヒント集」
高ストレス者の対応:面談の場合
高ストレス者の面談をどのように進めていったらいいのか、その手順について解説します。面談には、事業者、ストレスチェック担当者、実施者(産業医)、人事担当者が関わります。
面談の実施は事業場の産業医、事業場の産業保健活動に従事している医師、もしくは産業医資格のある医師に外部委託することが推奨されています。
高ストレス者の面談希望率を上げるポイントと通知方法

高ストレス者には産業医の面談を受けるように促す通知を送りますが、これはあくまでも「勧奨」に留まります。つまり、高ストレス者と判定されたからと言って、従業員が面談を受ける義務はなく、実際ほとんどの従業員は面談を希望しません。
しかし、従業員のメンタルヘルス不調を予防するためには、やはりできるだけ面談を受けてほしいものです。そこで以下では、面談希望率を上げるためにはどのような点に配慮して勧奨すればよいのかを解説します。
面談を受けるメリットを伝達する
面談を受けてもらうには、面談を受けることでどのようなメリットがあるのか、あるいは面談をしないとどのようなリスクがあるのかを分かりやすく伝えることが大切です。面談を受けることで自身のメンタルヘルス不調を未然に防いだり、ストレスに対処するための方法があると分かれば、自発的に面談を受けようと思ってもらえる可能性が高まります。
面談しても不当な措置や不利益がないことを伝える
高ストレス者が面談を避ける理由の一つに、面談することで降格や転属などの不当な措置や不利益を受けることにつながるのではないかという警戒心が考えられます。そのため、テスト結果に関連した情報で事業者が従業員に不当な措置などを取ることはないことを伝え、安心して面談を受けてもらえるようにすることも重要です。
実際、事業者が不利益な取り扱いを行ったり、面接指導の結果を理由として解雇や退職勧奨などを行うことは労働安全衛生法で禁止されています。
情報の取扱いを明確にする
高ストレス者の安心と信頼を得たり、後々のトラブルを避けたりするためには、面接で得た情報を誰にどこまで共有するのか明確に伝えることも大切です。面談の結果、時短勤務など就業上の便宜を図る必要が判明した場合は、経営者や管理者などに高ストレス者の情報を伝える必要もあるでしょう。しかし、そうした場合でも本人の了解を得たうえで知らせることを推奨します。
オンラインでも実施可能にする
面談をオンラインでも実施可能にすることも有効な手法です。実際に足を運ばなくてもよいことでスケジュールの調整がしやすくなる上、周囲に知られないための配慮もしやすくなります。
日時を限定せず、実施場所にも配慮する
面談の実施率を上げるためには、日時に複数の選択肢を持たせたり、なるべくリラックスできる場所を選んだりするなどの配慮が大切です。人目につかない場所を選ぶことも大事ですが、あまりに閉鎖的な場所はトラブルにつながる可能性もあるのでご注意ください。
通知方法の配慮
ストレスチェックの結果は、基本的にすべての受検者に個別に通知しますが、高ストレス者にはこれに加えて、産業医や保健師などの面談指導を受けることを勧奨する通知も行われます。ただし、ストレス状態はプライバシーにかかわる非常にセンシティブな情報です。
そのため、周囲にその従業員が高ストレス者であることが判明しないように、面談指導の申出勧奨は本人のみに伝わるようにする必要があります。申出勧奨は、テストの結果通知から1ヶ月以内が望ましく、個人宛に電子メールや書面で通知します。
人事情報などの準備・面談者への共有
面談に当たって、実施者は面談者についてより詳しい知識を得るために、ストレスチェック担当者を通じて、人事担当者や高ストレス者本人から収集した情報を提供してもらいます。以下のような情報が必要です。
- 対象となる労働者の氏名、性別、年齢、所属する事業場名、部署、役職
- ストレスチェックの結果(個人のストレスプロフィール等
- ストレスチェックを実施する直前 1ヶ月間の労働時間(時間外・休日労働時間を含む)、労働日数、業務内容(特に責任の重さなどを含む)等
- 定期健康診断やその他の健康診断の結果
- ストレスチェックの実施時期が繁忙期又は比較的閑散期であったかどうかの情報
- 職場巡視における職場環境の状況に関する情報
面談によるストレス状況等の確認・評価
面談を担当する医師は、事前に入手した情報やその場で本人から聴取した内容に基づいて、ストレス状況等の確認に努めます。現在の勤務状況やストレス負荷の程度、生活習慣など、業務以外に心身に影響を与える事柄などが主な参考情報になります。
これらの確認を通して、医師は面談者のストレスが業務に起因するのか否かや、心理的負担が心身に与えている悪影響の大きさを評価します。業務に起因する場合はその原因特定に努め、就業上の措置が必要かどうかなどの評価を下します。
面談による評価を踏まえた本人への指導・助言
医師は先の評価を踏まえて、面談者のストレス状態を改善するための指導や助言を行います。抑うつ症状などメンタルヘルス不調の兆候が顕著にみられた面談者に対しては、専門医療機関の受診を推奨する場合もあります。
個人情報の保護と事業者への報告についての同意
面談の冒頭で、医師は面談者に対して、面談で得た個人情報を保護することを伝える一方で、適切な対処を求めるために事業者へ報告することを伝え、同意を得ることが必要です。同意が得られない場合は面談を行うことができません。
フォローアップ
引き続き経過観察が必要と判断された場合、医師は今後も面談や支援等を継続することを面談者に提案することがあります。そのフォローアップを受けるかどうかの判断は、面談者本人が任意で決められます。
面談以外の高ストレス者への対応
いくら対策を講じたとしても、すべての高ストレス者が面談を希望するかと言えば、やはり難しいのが実情です。
しかしだからと言って、何もできないわけではありません。以下では、面談を希望しない高ストレス者への対応策について紹介します。
運動機会の増進
身体活動・運動の促進は生活習慣の改善だけでなく、プレゼンティーイズムの改善にもつながります。
プレゼンティーイズム(presenteeism)とは、WHO(世界保健機関)によって提唱された、健康問題に起因するパフォーマンスの損失を表す指標です。欠勤には至っていないものの「健康問題が理由で生産性が低下している状態」を指します。言い換えると、心身の不調によって、パフォーマンスが思うように出せない状況のことです。
プレゼンティーイズムによる一人当たりの年間損失額の1位は頸部通・肩こり、3位は腰痛となっています。これらの症状に対して、職場環境の改善に加えて、定期的な身体活動が役立つと考えられます。
運動機会の促進にあたり、研修会内での運動イベントの実施など単発の施策に加えて、運動習慣の定着に向けた継続的な施策も同時に行うことが重要となります。
▼実施施策例
- ウォーキングイベントへの実施
- 運動会などのスポーツイベントの実施
- ラジオ体操の実施
- 運動サークルの運営
- 徒歩や自転車での通勤環境の整備
- スポーツクラブへの補助金
- 福利厚生の整備
関連記事:【実践付き】個人・企業でできる運動不足の対策とは
食生活の改善
適切な量とバランスの良い食事は運動習慣と並んで従業員の心身を活性化し、業務のパフォーマンスをあげる取り組みとして欠かせません。職場において、従業員が自ら正しい食事を選べるように、継続的な情報提供や実践活動、サポートが必要になります。
▼実施施策例
- 社食などで健康づくり支援メニューを提供・栄養素やカロリー等の表示
- 健康に配慮した食事・飲料の提供や補助
- 外部事業者等の栄養指導・相談窓口の設置
- 食生活改善アプリ提供等のサポートの実施
- 特定保健指導の実施
関連記事:【企業向け】食事セミナー比較|健康増進につながる取り組み例
休養の見直し
長時間労働は過労死やメンタルヘルス不調、ストレスの要因となります。企業はリスクマネジメントの視点からも、長時間労働によって従業員の健康が損なわれないように、時間外労働の削減や、有給休暇の取得促進を行う必要があります。
▼実施施策例
- 有給休暇取得目標の設定
- ノー残業デーの導入
- 残業を事前承認制にする
- 勤務間インターバル制度を導入する
- 業務繁閑に応じた営業時間を設定する
関連記事:長時間労働の原因や引き起こす問題とは?具体的な対策ステップ
セルフケアの強化
メンタルヘルスにおいては、他者からの手助けと同じくらいに本人によるセルフケアも重要です。「セルフケア」はメンタルヘルスを考える中で最も重要で、従業員が自分自身で行うメンタルヘルス対策を指します。
セルフケアは従業員一人ひとりが自らのストレスを予防し、気付いた時に適切に対処することです。簡単そうですが実は正しい知識がないと適切に対処できません。
例えば、体や気持ちに異変が生じていても「今の自分は、うつ病かもしれない」と、自発的に気付いて対応できる従業員ばかりではありません。また異変の度合いや、生じる症状や頻度は、人によってそれぞれであるため、判断が難しい場合があります。
このセルフケアが十分にできれば、不調を未然に防いだり、重度に至る前に対処でき、組織全体でストレスへの対応力が強化されることとなります。また不調を感じた場合も重症化することなく改善できれば、企業にとってのダメージも軽減できます。
ストレスの認知や、その反応に自ら気付くためには、従業員一人ひとりがストレス要因に対する反応や、心の健康について理解するとともに、気付こうとする姿勢が必要です。そのため面談を希望しない人には、せめてセルフケアに役立つ資料やチェックシート等を提供し、それを参照するように促すことでも一定の効果が期待できます。
ですが、自ら気付き、対応する「セルフケア」を適切にできるようになるには、教育研修の機会を設けて、意識を高めていくことが重要です。
関連記事:企業で実践するセルフケアとは?個人・職場での取り組み例
社外の相談窓口設置
社外に相談窓口を設置するのも一つの手です。
2020年6月に施行された改正労働施策総合推進法によって設置が義務化されています。中小企業については2022年3月31日までは努力義務となっていますが、2022年4月1日には、大企業と同様に義務化が適用されるため、全ての企業において体制整備が必要となってきます。
相談窓口は社内・社外いずれかに設置するものです。しかし、高いストレスを感じて深刻に悩んでいる場合などは、相談窓口に相談を持ち掛けたことを周りに知られる不安や、相談によって、知られたくない人(例えばハラスメントの原因となる相手)にまで広まってしまうこと、社内に対する不信感などを抱いている可能性があるため、社外の相談窓口の方が相談しやすくなることが考えられます。
特に事業所内の相談窓口の場合、対応者を知っている場合が多く、それが故に相談しづらいという不安が考えられます。また高ストレス者は、周囲からの評価や見られ方、噂に敏感であることが多く、知られることを嫌う傾向があります。そこで、気軽に相談できることがプラスに働く可能性があるため、社外に専門相談窓口を設置する方が良いでしょう。
高ストレス者のフォローとして運動やウェルネスプログラムをすすめる理由
上記のようなに面談以外の方法で高ストレス者をフォローする際の例として面談で、運動によるストレスやメンタルヘルスへのアプローチがあります。
心の健康であるメンタルヘルスとフィジカル面での運動は一見すると別々のように感じられますが、これは表裏一体であり相互に関連があります。
運動には、
- セロトニン分泌が促進され、睡眠の質が上がる
- エンドルフィンによるストレス解消効果
- ドーパミンの分泌によりポジティブになる
など、さまざまな良い効果があります。
運動がうつ病に与える影響についての研究結果
少し古いデータになりますが、運動がうつ病に与える影響について、1999年 アメリカのデューク大学医学部のブルメンタール教授らの研究が有名です。うつ病患者156人を、薬(抗うつ剤)と運動、運動のみ、薬のみの3グループに分けて、4か月後と10か月後の経過を見るという研究がありました。
4か月後には、薬のみのグループは改善率68.8%で最も改善が見られましたが、10か月後は38.0%が再発しています。
一方、運動のみを見ると、4か月後は改善率60.4%であり、有意な改善が得られましたが、10か月後の再発率はさらに顕著であり、わずか8%の再発率だったという結果が得られています。
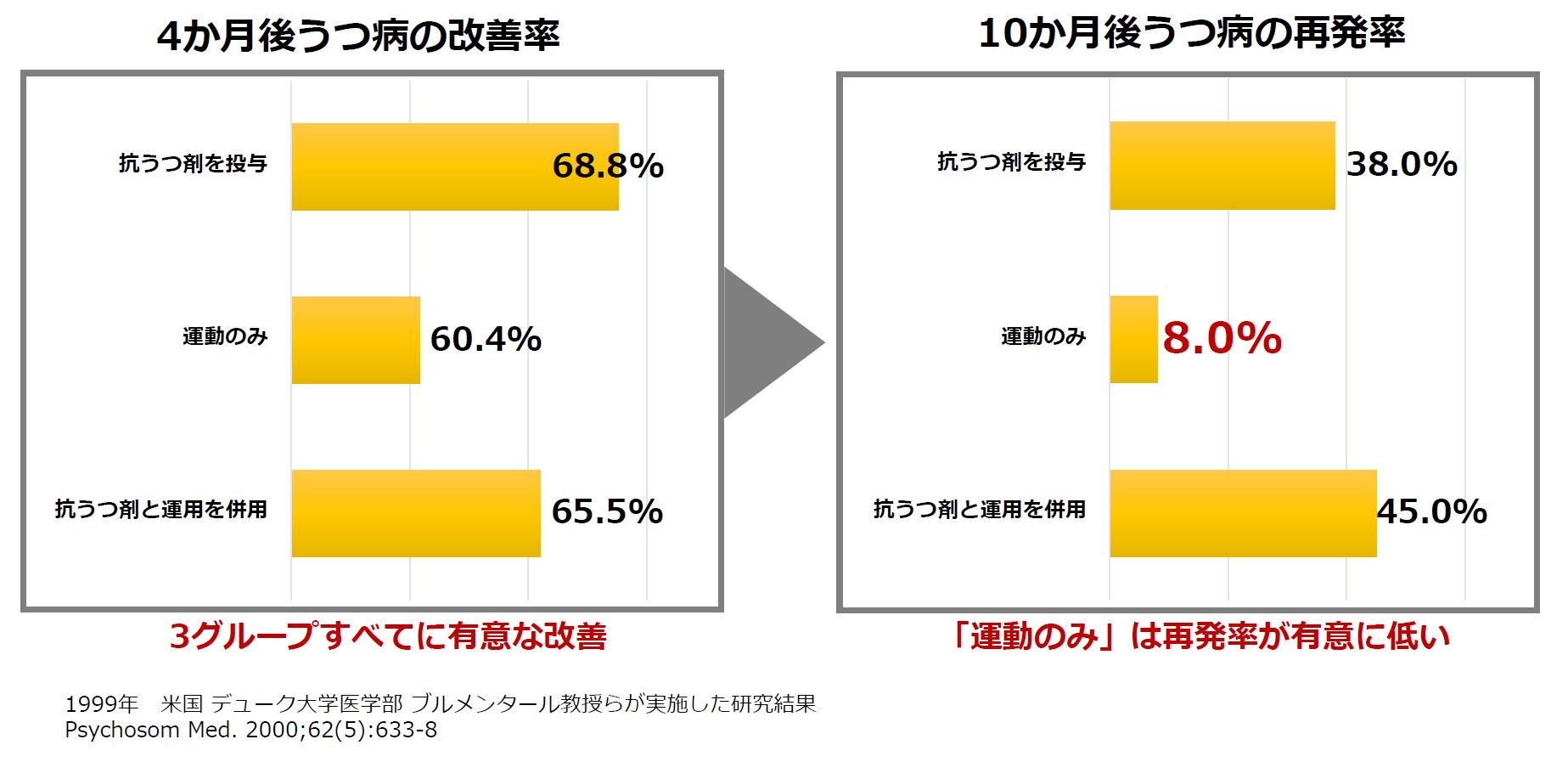
こうした研究からもわかるように、運動はメンタルに良い効果をもたらし、それを継続することは、さらに効果的です。
「企業向け健康増進プログラムによる心理的変化の検討」研究の結果
RIZAPが2018年11月から開始した筑波大学 水上研究室との共同研究「企業向け健康増進プログラムによる心理的変化の検討」においても、その効果が実証されています。
この研究は、298名(男性195名、女性103名)にRIZAPウェルネスプログラムを実施し、プログラム前後でのメンタル面での変化を比較した研究です。
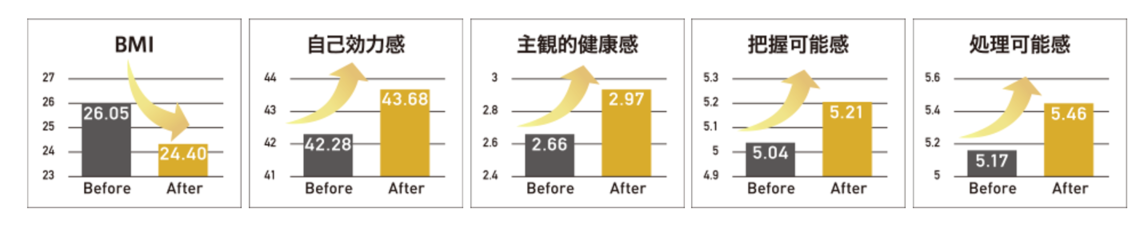
「自己効力感」 :自分の可能性を認知する力
「主観的健康感」:自らの健康状態を評価する力
「把握可能感」 :現在の自分の状況を理解し冷静に捉える力
「処理可能感」 :ストレスに遭遇した際に”なんとかなる”と前向きに対処できる
これにより、プログラムの前後で参加者のBMIが最適化されたことに加えて、メンタルヘルスに好影響がある結果が得られました。

従業員のメンタルヘルス不調の未然防止につながる取り組み
最後に、従業員のメンタルヘルス不調を未然に防ぐことにつながる取り組みを紹介します。
健康リテラシーを高める
高ストレス者が面談を必要としなかったり、心身を健全に保つためにセルフケアや業務の調整を積極的に行わない場合、健康リテラシーが低い可能性が高いでしょう。
全ての健康問題に影響すると考えられている健康リテラシーを高めることは、メンタルヘルス対策にも有効です。健康リテラシーを高めることでストレスの原因について対処する行動にでたり、自らの心身を健康に保とうとする意識を高めることにつながり、結果的に仕事のパフォーマンスにも影響してくるのです。
健康リテラシーとは、「自分に必要な健康情報を入手し活用する能力のこと」です。健康リテラシーが高いと正しい情報を理解でき、自身の健康状態に応じて活用することができます。
例えば、健康診断などで疾病の早期発見や、重症化する前に軽症の段階で治療できることもあるでしょう。あるいは健康な方の場合は、維持増進のために、積極的な取り組みを行うなどの工夫ができます。
健康リテラシーを身につけ、セルフケアを従業員自身がすすめられることで健康状態が改善されアブセンティーイズムやプレゼンティーイズムの改善につながり、結果的には労働生産性の向上にもつながります。
高い健康リテラシーを身に着け、適切な行動ができる従業員が増えることで、高ストレスの未然防止だけでなく社内全体の健康レベルは底上げされます。
関連記事:健康リテラシーを向上させる取り組みとは?定義、測定、事例
健康に関する学習機会を定期的・長期的に設ける
健康リテラシー向上には、企業(人事や総務、健康管理担当者)が従業員に対して健康情報に触れる機会をなるべく多く提供し、健康の維持増進を計ることが重要です。
「今は関係ない」「自分のことではない」と思ってしまうと、一度聞いた内容でも関心が薄れてしまい、あまり重要視できないことがあります。まさに、「対岸の火事」のことわざの通り、向こう岸の火事は自分に災いをもたらす心配のないという意味です。
健康リテラシーに関しても同様です。
健康な時に疾病や薬のことを聞いても、なかなか自分事としてとらえにくいものです。このことを踏まえ、長期的に複数回、テーマを変えて研修機会を設けることが重要です。
「昨年健康セミナーをやったから今年はもういいだろう」と考えるのではなく、テーマをや登壇者(話し手)を変えて年に数回研修機会を作るなど、健康情報に高頻度で触れる機会を作りましょう。
そうすることで着実に健康リテラシーは高まり、健康風土が醸成されていきます。健康セミナーや健康増進のプログラムを検討し、定期的に実施していきましょう。
関連記事:【まとめ】企業向け人気・おすすめ健康セミナー|健康経営支援
メンタルヘルスセミナーを実施する
メンタルヘルス対策は、メンタルに不調をきたしている一部の従業員に向けたに向けたものではなく、不調を未然に防ぐという視点で全従業員にむけて定期的に行うことが望ましいでしょう。
メンタルヘルスの課題に対して、多くの企業がポピュレーションアプローチとして対面やオンラインでの研修・セミナーを導入しています。主なセミナー内容としてはセルフケアやメンタルタフネスについて学ぶものや、運動実践を交えたメンタルヘルスケアを軸にしたものなど様々です。
- 運動実践付きメンタルヘルスセミナー
- セルフケアセミナー
- メンタルタフネスセミナー
- 睡眠改善セミナー
- モチベーションマネジメントセミナー
- モチベーションアップセミナー
- ラインケアセミナー
- 心理的安全性を高めるセミナー
- アンガーマネジメントセミナー
- リラクゼーション(リラクセーション)セミナー
- ハラスメント防止セミナー

関連記事:【最新】メンタルヘルスセミナーの種類と効果|目的・事例
ラインケアを強化する
ラインケアは、職場のライン上にいる直属の上司が部下の異常に気付き対応することです。管理監督者が従業員の具体的なストレス要因を把握し、相談に乗ったり、必要に応じて環境を改善したり、配置転換等の策を講じることを指します。
部下からの相談に適切に対応したり体調不良等にはやめに気づくには、メンタル疾病に対する偏見を持っていては適切に対応できないことがあります。適切なラインケアの実施は、企業のメンタルヘルス状況を改善・強化させます。管理監督者は日常的に部下と接点があるため、早期発見や問題があった場合のケアにおいて非常に重要な役割を果たします。
働き方の多様化により、異変に気付ける頻度が下がるケースもあるようです。
そのため、積極的に1対1の面談機会を作ったり、なるべくコミュニケーション機会を多く設けるなど、工夫や試行錯誤することが必要です。対面でのコミュニケーション機会が減ってきている中で、いかに早期発見するか、また未然にプレゼンティーイズム・アブセンティーイズムを食い止めるかは組織の重要課題の一つとなります。
産業医面談に至る前に人事や課・部単位でキャッチアップできていれば、プレゼンティーイズムやアブセンティーイズムに陥る従業員を未然に食い止めることや、適切な人材配置等の措置が可能となります。
課や部の上長または他のメンバーが異変を早めにキャッチアップすることが、組織にとっても従業員にとっても、よりよい「働く環境」になります。
ここで重要なことは、管理監督者が適切なケアを実行できるよう、管理監督者に対して定期的にラインケアに関する教育・研修、情報提供を行うことです。管理監督者が部下の不調を認知できるかどうか、あるいは認知したところで適切に対処できるかどうかは、ラインケアの基盤となるためです。まずは管理監督者自身に、ラインケアを行う職務であることを認識させましょう。
また、部下の変化に気がついていても、どう対処したら良いか判断がつかず悩むこともあるでしょうし、管理監督者自身が強いストレスを抱えて困っている場合もあります。
そのため、人事担当者やさらに上位監督者による定期的なコミュニケーション、研修機会が重要になります。
関連記事:ラインケアとは?管理職の具体策・企業のメンタルヘルス対策
心理的安全性を高める
心理的安全性とは、職場などの組織やチームの中で、意見や質問、違和感の指摘が、いつでも誰でも気兼ねなく発言できる状態のことです。自分の言動が上司の叱責を招いたり、同僚の不信を買ったりすることがないという「心理的安全性」がなければ、いくらコミュニケーションの機会を設けても従業員は本音で交流することはできません。
まずは職場内の「心理的安全性」を確認しましょう。もし十分な「心理的安全性」が確保できていないようであれば、個別のヒアリングや配置換えなどを検討する必要があるかもしれません。
心理的安全性を高めるには、以下のような取り組みがよいでしょう。
- 発言する機会を均等に作る
- ポジティブな思考と言動を意識する
- 1on1ミーティングの価値を高める
- 一人一人をチームでサポートする
関連記事:心理的安全性とは?
ストレスチェック結果をもとに職場環境の改善をすすめる
メンタルヘルス不調の未然防止のためには、職場環境の整備は欠かせません。
コミュニケーション不足などが原因で人間関係に問題が生じている場合には、従業員にメンタルストレスが溜まりやすくなります。改善策や対策をとらないと、従業員がうつ病にかかる恐れがあります。職場環境の改善により従業員の心身のストレスを減らすことは、従業員の健康維持に役立ちます。
ストレスチェックの集団分析を職場、各部署などの単位で行うことで、職場環境が整っておらず、高ストレスの従業員が多い職場を特定できます。
ストレスチェックの結果を参考に職場に潜むストレス要因を特定し、それを改善していくことで従業員のストレスを減らすことが期待できます。
関連記事:職場環境の改善アイデア|組織向上への取り組みと成功事例
「健康経営」を推進する
ここまで見てきたようなメンタルヘルス対策に加え、より効果的に対策を実施するために近年重視されている「健康経営」の視点を取り入れることも大いに役立ちます。
健康経営とは、『従業員の健康管理を経営的な視点で考え、戦略的に実践する経営手法』です。
あくまで企業が用いる経営手法ですので、従業員の健康を促進することは手段であり、目的は組織の活性化・生産性の向上であり、最終的には業績向上、企業価値の向上を目指します。
健康経営として健康プログラムの推進やメンタルヘルス対策を練ることで、事故や傷病予防だけでなく、ストレスの要因への対処や適切なワークライフバランスの達成が可能になります。
健康経営の取組みとして、「メンタルヘルス不調者への対応」や「特定保健指導の推進」など従業員の健康増進につながる項目が含まれています。そのため、健康経営と併せてメンタルヘルス対策を推進することで、より効率的に従業員の健康を保持・増進ができ、生産性の向上へ取り組み効果を最大化することができます。
関連記事:【徹底解説】健康経営とは?

まとめ
労働者が働きやすい職場環境を整え、高ストレス者を出さないようにするためには、日頃からメンタルヘルスケア予防を行ったり、職場改善の取り組みなどを行うことが重要です。
ストレスチェックで高ストレス者が出た場合、実施者は医師の面接指導を受けることを該当者に勧奨します。しかし面接指導を受けるかは従業員が任意で決めるものであり、面談を申し出る人は少ないのが実情です。
面談の実施率を上げ、適切なメンタルヘルスケアを従業員に提供するため、面接を受けやすいようにさまざまな配慮を実施しましょう。
お役立ち資料「メンタルヘルス対策入門編」を無料で公開
メンタルヘルス対策をこれからやろうとお考えの方の中には「何から手を付けるのが良いか迷う方」「基礎知識をおさらいしたい方」「どんな施策でどんな効果が得られるか知りたい方」も多いのではないでしょうか?
そこで、メンタルヘルス対策を推進するお役立ち資料「メンタルヘルス対策入門編」をお届けします。
どんな視点でメンタルヘルスを捉えるのが良いのか、自社の課題を把握するためには何が必要なのかなどを、基礎的な情報から、有効な施策や事例などを交えて総合的にご紹介しています。
どなたでも無料でダウンロードいただけますので、ぜひご活用ください。
資料をダウンロードする
![RIZAP [ ライザップ ]法人](/_assets/img/logo.svg)









